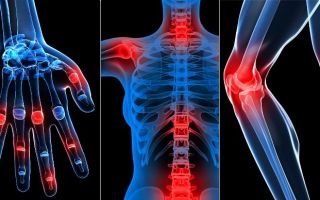
Ревматизм ежегодно поражает сотни взрослых, детей, подростков. Преимущественно страдают несовершеннолетние. Вследствие перенесенного заболевания отмечаются серьезные негативные изменения. Особая опасность недуга заключается в проявлении разнообразных осложнений в области сердца, нервной системы, моторики. Важнейшая задача медицинского персонала – объяснить причины возникновения болезни, описать механизмы проявления. Подробная информация поможет выявить ревматическую атаку при первичных симптомах, разработать успешную схему лечения, сохранить здоровье больных.
Причины возникновения ревматизма
Пациенты ревматологических отделений часто недоумевают: почему проявилось заболевание? Сложность, многообразие симптоматики недуга заставляло задуматься многих ученых. В разное время возникновение болезни объяснялось разными теориями:
- Влияние инфекций. Согласно инфекционному подходу заболевание выявлялось после перенесенного инфекционного недуга (например, скарлатины). Противоречие вызывала статистика – ревматизм атаковал только некоторых больных, остальным удавалось успешно излечиться.
- Проникновение микроорганизмов. Данная теория связывала проявление ревматического заболевания с нахождением в организме разнообразных бактерий. Действительно, мазки из зева, горла пациентов позволяли выделить патогенные микроорганизмы. Однако теория не смогла объяснить факт наличия пациентов с аналогичными результатами анализа, не страдающих ревматизмом.
- Атипичная реакция организма на проникновение стрептококка. Современные медицинские сотрудники придерживаются позиции инфекционно-аллергенной природы ревматической лихорадки. В организм проникает определенный вид микроорганизмов –ß-гемолитический стрептококк группы А, вызывающий сильную атипичную реакцию. Запуск патологического процесса приводит к скорому развитию заболевания.
Объяснить причины возникновения ревматизма пытались еще древние греки. Знаменитый Гиппократ считал недуг воспалительным процессом в области суставов, распространяющимся по крови. Отличительным признаком болезни выступило быстрое распространение, поэтому название «ревматизм» на древнегреческом языке обозначало «растекание по организму».
Волнующим вопросом выступают пути заражения стрептококками. Микроорганизмы проникают в организм вследствие перенесенных заболеваний:
- Ангина – поражение миндалин вследствие инфекционного процесса. Заподозрить заражение легко по характерной симптоматике: повышенная температура, выраженная болезненность в процессе глотания, распухание лимфатических узлов, проявление серо-белового налета в области миндалин.
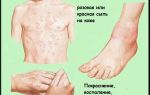
- Скарлатина – преимущественно детский недуг. Заподозрить скарлатину позволяют яркие признаки: язык малинового цвета, повышенная температура, сильное отекание миндалин, красная сыпь по кожным покровам.
- Фарингит – воспалительное поражение глотки. Болезнь обладает следующей симптоматикой: неудобство при глотании, ощущение першения, проявление болей в сфере горла.
- Рожистое воспаление – поражение кожных покровов, подкожных тканей стрептококком группы А. Развитие болезни сопровождается характерной симптоматикой: проявлением болезненного пятна на коже, сопровождаемого сильным покраснением, опуханием, нагреванием кожных покровов.
Патологическая реакция на стрептококк наступает не у всех. Большинство пациентов успешно излечивают ангину или скарлатину, не сталкиваясь с атакой. Усилить вероятность развития ревматизма после проникновения стрептококка позволяет набор факторов риска:
- невысокие защитные силы организма;
- несовершеннолетний возраст;
- женский пол;
- наличие родственников, страдающих ревматическими атаками;
- частое нахождение в сырых помещениях;
- длительное пребывание в условиях холода;
- хронический тонзиллит;
- частые заболевания.
Не паникуйте, обнаружив некоторых факторы риска в биографии. Факторы риска не означают стопроцентное проявление заболевания. Вхождение в группу риска требует более тщательного отношения к здоровью, обязательного посещения доктора при болях в горле, принятия мер по повышению защитных сил организма, тщательного ведения истории болезни.
Патогенез ревматизма
Механизм проявления ревматической лихорадки происходит по стадиям:
- В организм проникает стрептококк группы А. Отличительная черта стрептококка – сильная устойчивость к высоким температурам, морозам, сухости. Существует вероятность заразиться бактериями в абсолютно любое время года.
- Проникнув внутрь индивида, стрептококк активно размножается. В результате образуются целые цепочки микроорганизмов. Активность стрептококка сопровождается выделением патогенных ферментов, разрушительно действующих на организм: стрептолизин-О оказывает разрушающий эффект на эритроциты, поражает лейкоциты, а гиалуронидаза вредит соединительной ткани.
- Ответом на деятельность бактерий выступает воспалительный процесс. Первоначально воспаление локализовано, то есть сосредоточено в определенном месте. Под воздействием ферментов жизнедеятельности бактерий разрушаются клеточные мембраны, а стрептококк разносится по организму, вызывая более обширное воспаление.
- Организм выдает аллергическую реакцию на токсичные ферменты, выделяемые стрептококками. Воспалительные процессы поражают суставы, сосуды, мягкие ткани.
- Развивается ревматическая атака. Существует большое разнообразие проявлений ревматизма, но обычно болезнь отличается общими синдромами: больных тревожат сильные боли в пораженных сферах, высокая температура, упадок общего самочувствия, подозрительные узелки под кожей, кольцевидные пятна на кожных покровах.
- Под воздействием медицинских препаратов болезнь затихает. Но установить точный диагноз непросто – даже опытный доктор способен ошибиться. Неправильное медицинское заключение обусловит неэффективное лечение, а отсутствие грамотного медицинского лечения вызывает повторные ревматические атаки.
Пациентов, перенесших заболевание, ставят на специальный учет. Около 5 лет больных наблюдают, регулярно вводят профилактические инъекции, незамедлительно приступают к излечению инфекционных болезней. Ревматизм – серьезный недуг, готовый вспыхнуть вновь.
Как развивается ревматизм после ангины
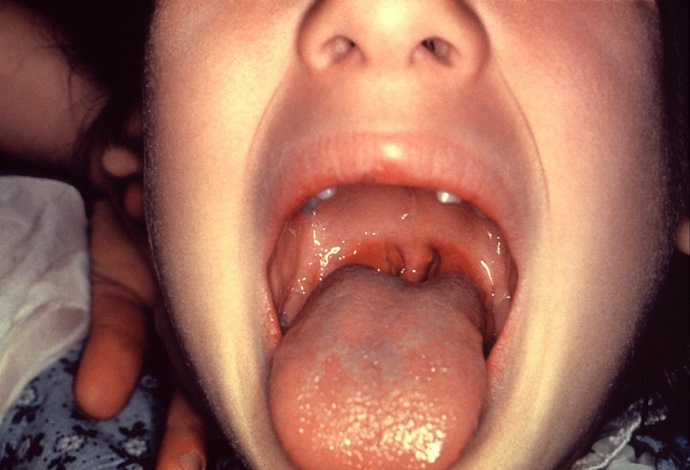
Ревматизм после ангины встречается крайне часто. Болезнь проявляется характерными симптомами:
- Температура повышена. Важно помнить – высокие показатели термометра характерны для ангины. Насторожить должно повышение температуры спустя 10-14 дней после прохождения курса лечения. Даже относительно невысокие показатели (например, 37,1 градус) – повод для тревоги.
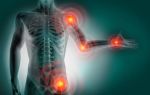
- Отмечаются болевые ощущения в области суставов (допустим, чувство ломоты, сильной боли, колющие ощущения). Достаточно часто болевой синдром сопровождается покраснением, опухлостью пораженных областей.
- Пациенты жалуются на недостаток аппетита, сильную сонливость. Острый тонзиллит характеризуется подобными проявлениями, но через 5-7 дней после лечения симптоматика спадает. Заподозрить ревматический недуг позволяют сильная вялость, сонливость спустя неделю после визита к доктору.
- Больных тревожат неприятные ощущения в сфере сердца (чувствуется тяжесть, возникают боли, ритм учащается). Встречается проявление одышки, возникающей без ясной причины. При подозрительной симптоматике важно немедленно обратиться за медицинской помощью: посетить кардиолога, терапевта. В случае сильных болей, затруднении дыхания стоит позвонить докторам скорой помощи.
- Совершение некоторых движений вызывает сложности. Например, больно открыть рот, встать на ногу, повернуть кисть в сторону. Уменьшение неприятных симптомов обнадеживает пациентов, но болезнь просто переходит в другую стадию.
Ревматическая атака после ангины часто поражает несовершеннолетних. Обязательно лечите детей до полного исцеления, соблюдайте рекомендации доктора, обеспечьте малышу покой. Нельзя нарушать дозы препаратов, заменять самостоятельно лекарственные средства, определять степень выздоровления «на глаз». Подтвердить победу над ангиной может только медицинское заключение.
Выделяют стадиальное развитие ревматического поражения:
- Увеличение в соединительных тканях количества мукополисахаридов, сопровождаемое структурными изменениями. Правильное лечение позволяет сразу устранить патологические изменения, вернув соединительные ткани в прежний вид.
- Отсутствие грамотной схемы излечения приводит к распаду белков в соединительной ткани, повышенной проницаемости сосудов. В результате образуются фибриноиды (сложные элементы из белков и сахаридов). Выявить патологические изменения помогает биохимический анализ крови.
- Дальнейшее развитие поражения при отсутствии лечения приводит к образованию гранулемы (узелка). Ревматические гранулемы крайне опасны (например, в области сердца данные образования вызывают сильное воспаление).
- Завершающая стадия – ревматический склероз. Склерозирование тканей угрожает здоровью и жизни больного (например, проявляется порок сердца).
Лечение начальной стадии развития ревматизма протекает быстрей, легче. Сложнее всего исцелить ревматический склероз. Поэтому важно не тянуть с лечением, обращаясь к доктору немедленно при подозрительных симптомах.
Помните! Ревматическое заболевание проявляется не сразу. Чаще всего недуг атакует спустя несколько недель после заражения ангиной.
Основной причиной проявления ревматического заболевания выступает атипичная реакция организма на стрептококковую инфекцию. Снизить риски заболевания поможет консультация доктора, своевременное лечение ангины, повышение защитных сил организма.